頭痛・めまい

代表的な一次性頭痛は、緊張型頭痛、片頭痛、群発頭痛の3つです。
一次性頭痛の原因は様々で、首や頭部の筋肉の緊張や血管の拡張などによって起こっていると考えられています。
二次性の頭痛は「クモ膜下出血」「脳腫瘍」が該当します。
これまで経験したことのないような強い頭痛が突然生じたり、手足の麻痺やしびれ・痙攣や、激しい嘔吐、高熱などを伴う頭痛が起きた時はすぐに病院へ行く必要があります。また頭痛でお悩みの方は当院へ受診してください。近隣の医療機関での早期の検査予約が可能です。
めまいには中枢性(脳の異常)と末梢性(耳の異常)があります。起立性低血圧、不整脈、低血糖、貧血、高血圧やストレスが原因になることもあります。当院では末梢性の眩暈には注射や処方が可能です。
下痢・腹痛・嘔吐

急性発症の場合はウイルス性胃腸炎が多いです。原因は経口摂取によるものです。ほか虫垂炎、憩室炎、急性膵炎、急性胃炎、胃十二指腸潰瘍など様々です。
慢性的なものの場合は炎症性腸疾患(クローン病、潰瘍性大腸炎、感染性腸炎、ベーチェット病、腸結核など)や胃がん、大腸がん、過敏性腸症候群などこれも様々です。慢性的で増悪傾向にある場合やがんの好発年齢の方はレントゲン、超音波検査、内視鏡検査などをお勧めします。
下痢
下痢にも「急性的な下痢」「慢性的な下痢」があります。
慢性的に下痢が続き場合は、生活習慣やストレスなども関わっています。
症状によって治療法がございますので、詳しく診断する必要があります。
腹痛
痛む箇所によって原因が異なり、軽度~中度の場合は内科的処方で済む場合がほとんどです。
重度の腹痛の場合は原因をつきとめ手術が必要なケースもあります。
お子様の場合は、急性・一過性のものが半数を占めています。
主に「急性胃腸炎、急性大腸炎、周期性嘔吐症」が該当します。
原因不明でお子様が泣いている時などは体調不良という認識を持って頂き、病院で診察を受けて下さい。
嘔吐
嘔吐と関係性のある病気は「急性胃炎」「胃潰瘍」「急性腹膜炎」「虫垂炎(盲腸炎)」「片頭痛」「メニエール病」「くも膜下出血、脳出血、脳腫瘍」などがあります。
消化器をはじめとする内臓や脳の病気など、さまざまな疾患が原因になりますので、早めに受診して下さい。
又、日常生活でも、
- 飲みすぎや食べ過ぎ
- ストレス
- 異物の誤飲
- 食中毒
などのケースも多くあります。
痛み
年齢による体の変形や仕事により痛みが出る場合があります。捻挫、打撲、急性関節炎、筋肉痛などの急性のものであれば、患部の安静、鎮痛剤、湿布などで改善することが多いです。肩こり、変形性関節症、腰痛、頸椎症、頸肩腕症候群などの慢性的な痛みの場合は継続した理学療法で症状が改善することも多いです。
当院にはレーザー、牽引、マッサージ機器、温熱療法器などがあり、対応可能です。低反応レベルレーザー治療は単一の波長のレーザー光の光作用を利用して鎮痛する方法で半導体レーザーとHe-Neレーザーが用いられています。痛みや副作用がほとんどないため、神経ブロックの代替治療としても有用です。悪性腫瘍以外の疼痛疾患に広く利用できます。治療困難な場合は信頼できるペインクリニックをご紹介します。
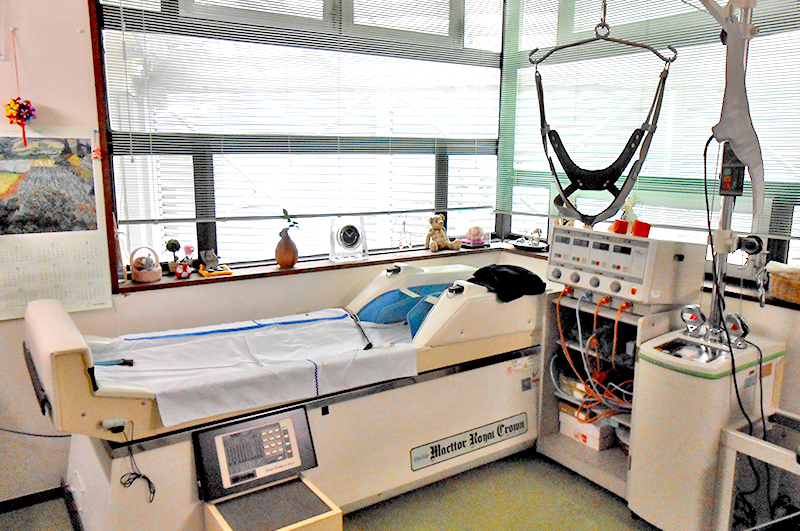
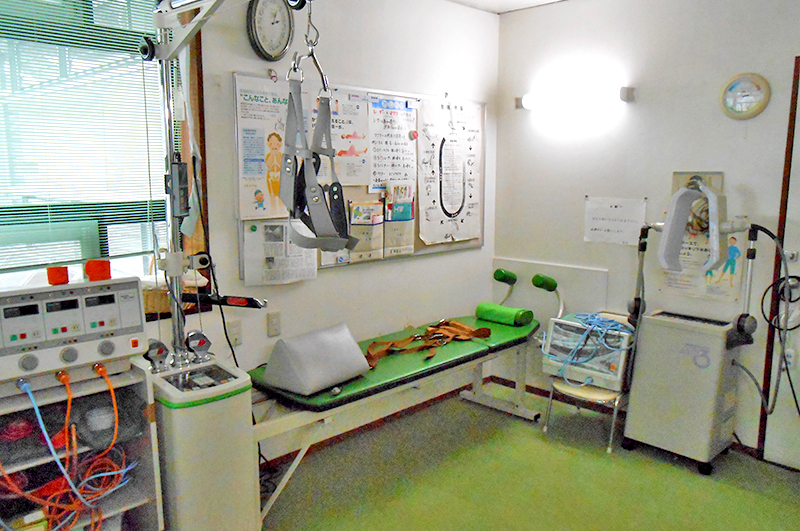
腰痛

腰痛でお悩みの方は多くいらっしゃいます。
痛みの原因としては、主に「加齢によるもの」「腰椎の関節の炎症」「骨量の減少」などがあげられます。
病名では、
- 椎間板ヘルニア
- ぎっくり腰
- 骨粗しょう症
- 変形性腰椎症
などがあり、慢性的な痛みを伴うものがほとんどです。
そのため、治療には専門的な医療機関や手術が必要とする場合があります。
当院では診察、レントゲン検査を行います。また、各種理学療法をおこないます。
まずは診察させて頂き、どのような症状が確認させて頂きたいと思います。
動悸・息切れ
不整脈

多くは期外収縮という無害性のものですが、心房細動という脳梗塞の原因となる不整脈もあります。失神を伴うような動悸を経験したことのある場合には、運転中の交通事故・突然死を起こす危険性もあります。そうした場合には予防的にペースメーカーの植え込みが必要なこともあります 。
動悸は必ずしも不整脈だけが原因とは限りません。心臓以外の病気として、例えば次のような病気があるときにも動悸・息切れとして感じることがあります。
貧血
若年女性は鉄欠乏性貧血が比較的多いです。中高年以降の貧血では、消化管出血(胃潰瘍、大腸がん)による貧血も考慮する必要があります。当院では胃カメラ、大腸カメラが可能です。
COPD(慢性閉塞性肺疾患)
喫煙の経験のある人、塵肺や結核後遺症でも見られることがある。息切れや咳、痰を伴うことが多い。悪化すると在宅酸素が必要になり、最終的には呼吸不全となります。早めに対応すれば、適切なコントロールでそれらを予防することができます。当院ではレントゲン、呼吸機能検査での診断が可能です。
甲状腺機能亢進症
甲状腺ホルモンが過剰な状態。病的にやせて、眼球が突出して見えることもあります。血液検査でホルモン値の確認と超音波検査を行います。内服でコントロール可能な病気です。
心因性
不眠、自律神経失調症、パニック障害や心身症などのメンタルヘルスの異常が原因になることもあります。生活習慣の改善、内服コントロールなどで改善することが多いです。
他、逆流性食道炎、カフェインの過剰摂取、飲みすぎ(アルコールの過度の摂取)、喫煙、過度な緊張状態(不安や緊張)、薬の副作用なども原因のことがあります。
動悸の原因
- カフェインの過剰摂取
- 飲みすぎ(アルコールの過度の摂取)
- 喫煙
- 過度な緊張状態(不安や緊張)
- 薬の副作用
動悸が起こった場合は、速やかに受診をしてください。
不整脈
速い脈、遅い脈、飛んだり抜けたりする脈があります。心臓を動かす電気の発生異常やその通り方が異常になる事で発生します。
不整脈が発生する主原因は、冠動脈疾患、心臓弁障害、心不全、先天性心疾患等の心臓に起因する疾患です。甲状腺異常や肺に病気がある人も不整脈になり易い傾向があります。しかし、心臓病等に関係なく、加齢や体質的なもの、ストレスや睡眠不足、疲労等によっても不整脈は起こり易くなります。
ほとんどの不整脈は、実は無害です。脈がたまに飛ぶ程度であったり、症状の無い徐脈等はほとんど心配の必要はありません。勿論、運動や精神的に興奮した状態の時に脈が一時的に速くなる事も心配は要りません。不安や心配を持ち過ぎる事がきっかけになったり、過呼吸になったりする事で一時的に脈が速くなる不整脈は、落ち着きを取り戻す事でほとんど解消します。こうした不整脈は、何か悪い症状をもたらす事も、血液を送り出す心臓のポンプ機能を悪化させる事もありません。
しかし、ある特定の不整脈には注意を必要とし、怖いタイプの場合があります。急に意識が無くなる、失神する、脈拍数が1分間に40回以下で体を動かすと息切れやめまいがする、突然動悸が始まる、この様な症状を示す場合は注意が必要です。
高齢化社会を迎えた日本で最近注目を集め始めた「心房細動」という不整脈も、怖い不整脈の一つです。以前、読売巨人軍の終身名誉監督である長嶋茂雄さんが脳梗塞を発症し、懸命なリハビリの結果、野球観戦が出来るまでに回復しましたが、この脳梗塞の原因となったのが、この「心房細動」というタイプの不整脈でした。
「心房細動」は年齢に関係無く誰にでも起こりえる不整脈です。例えば大量に飲酒した翌朝に、脈が乱れて速くなっていたりする時は、この「心房細動」である時が多いです。また、甲状腺機能が亢進する時にも「心房細動」になる場合があります。
しかし最も多いのはやはり高齢となる事で起こり易くなる場合です。日本では50万人以上の方が、この「心房細動」で苦しんでいると言われています。
「心房細動」は脈がバラバラに打っています。しかも1分間に150~200回以上のとても速い状態での乱れ打ち状態となっているので、かなり強い動悸が感じられます。心房細動ですぐ死ぬ事はありませんが、この状態が長く続くと心房に血の塊(=血栓)が出来易くなります。それが血液の流れに乗って脳の血管に詰まるのが長嶋さんの場合の脳梗塞です。
また、常に心臓が全力疾走状態なので、長期間持続すると、心臓の筋肉が弱って心不全の可能性を高める事もあります。
「心房細動」の多くは薬で治療可能です。その際に、血の塊(=血栓)を作り難くする薬も一緒に飲みます。
便秘
下記のような便秘症状でお悩みではありませんか?
- お腹の張りがしばらく続いている
- 腹痛や吐き気が継続的に感じる
- 便が3日以上出せていない
- 便意があっても、上手く便を出すことができない
- 残便感がある
- 一度に便がほとんど出ず、硬さを感じる
- 市販の下剤薬頼りの排便になっている
- 便が非常に黒ずんでいる
上記のような症状は、おそらく便秘と呼ばれる状態です。
一般的に便秘は日頃からお困りの方も多く、放置されがちです。
体質やいつもの一時的なものだと、ご自分の判断で決めつけてしまわれる方が多く見られます。
しかし、場合によっては、その便秘は何か重大な疾患の症状かもしれません。
さらに便秘はなかなか自然治癒しづらいのも特徴です。
消化器専門の医師による診察で対処することをおすすめいたします。
便秘症状とは?
便秘とは、様々な考え方がありますが、日本消化器学会が一定の定義を発表しております。
「3日以上排便が無い状態、または毎日排便があったとしても残便感が残る状態」という内容です。
慢性便秘症診療ガイドラインも参考にするならば、「本来体外へ排出すべき糞便を十分量かつ快適に排出できない状態」とされています。
上記に該当する場合は、便秘状態であるという認識で問題は無いと思われます。
便秘を引き起こす要因
ここまでは便秘とはどういった症状かについて解説をしましたが、ここでは原因について解説をいたします。
原因は大きく①生活習慣によるもの②それ以外によるものの二つに分けられます。
①生活習慣によるもの
- 偏食による食物繊維不足
- 過度なダイエットや、食事の量の極端な削減
- 水分摂取量が少ない
- 過度なストレスが、継続的にかかっている
②それ以外によるもの
- 腸の機能不全
- 消化器系の閉塞・疾患・蠕動(ぜんどう)運動の異常
- 内科系の疾患(糖尿病・甲状腺機能低下症)
- 神経系の疾患(自律神経失調症・脊椎損傷・パーキンソン病など)
- 内服薬の副作用
日頃の食生活や運動習慣・ストレスに関しては、それぞれに対して適切な対策を施すことで解決していきます。
しかし、前述したような疾患が原因の場合は、自己解決は難しくなります。
原因を正確に特定したうえで、適切な処置を施す必要があるのです。
検査・診断方法
ここまで述べてきた通り、便秘は生活習慣が原因になることが多いです。
そのため、まずは問診により食生活や排便状況などの生活についてうかがっていきます。
そして、症状が、便秘のみかつ、軽度なものであればお薬の服用後に経過観察を実施いたします。
必要に応じて大腸内視鏡検査を実施する場合もございます。(当院の大腸内視鏡検査についてはこちら≫)
内視鏡検査を行うことで、疾患による便秘の可能性を確実に除外したうえで、便秘の種類に合わせた治療を実施してくことになります。
便秘の種類については、次の項目でご説明いたします。
便秘の種類
便秘には2種類あります。
機能性便秘
自律神経が乱れてしまったことで大腸に機能障害が発生したために起きる便秘です。
機能障害が発生する原因としては、栄養バランスの偏った食事や、乱れた生活習慣などが挙げられます。
これらは、日々の行動を計画的に対策をすることで回復します。
日々の行動を改善するうえで重要なことは、この機能性便秘にはさらに3種類存在するということです。
①弛緩性便秘
食物繊維の不足、運動不足による大腸の機能低下が原因で、腸の中に長時間便が残ってしまうことによって発生する便秘です。
デスクワークなどの座り仕事で、自由が無く長時間動けない方に多くあるタイプの便秘です。
②痙攣性便秘
大腸が極度に緊張状態に陥ることで、蠕動運動と呼ばれる腸が便を外へ送り出す動きが強くなりすぎてしまって、腸が痙攣してしまって起きる便秘です。
③直腸性便秘
便が直腸に押し出されてきても、便意が無くそのまま直腸内に便が残ってしまうことで起きる便秘です。
便意を我慢することが日常的になっている人や、浣腸の乱用などで排便リズムが崩れてしまった人などに起きる便秘です。
整えるポイントは朝の排便からがおすすめです。
朝の排便は、慌ていることが多いですがその時間に余裕を持たせて、トイレを落ち着いてするというルーティンを作ることから治療を始めていきましょう。
器質性便秘
胃・小腸・大腸・肛門などに物理的な影響のある疾患が存在し、それが原因で腸が変形してしまっていることで起きる便秘のことを指します。
その疾患の中で最重要警戒レベルの疾患が、大腸がんです。
便秘は大腸がんの症状としてよく挙げられるものですので、癌による便秘という可能性は十分に存在します。
一度、専門の医療機関に受診をしていただき、検査を行い原因が何かを特定する必要があります。
便秘の治療方法
上記のような便秘の種類によって対策は変わってきます。
機能性便秘の場合
- 3食しっかりバランスの良い食事を摂る
- 海藻類や根菜などで、食物繊維を積極的に摂る
- 乳酸菌を摂取する
- 運動習慣をつける
などが重要な対策になります。
また便秘薬を用いて、便を半強制的に排出させてしまうことも有効です。
どうしても出ない便を、薬によって一時的にも排出してしまうことで、ストレスによる症状悪化を防ぐことができます。
もちろん根本的な原因を排除しない限り繰り返してしまいますので、別途対策を取る必要はございます。
(※自己判断による市販薬の服用は意図していない副作用が発生することもあります。
医師からの処方によるお薬を服用されたほうが安全かと存じます。)
器質性の便秘の場合
まず便秘を引き起こしているであろう疾患の治療が最優先となります。
疾患が原因であれば、便秘だけではなく、他の症状も併発している可能性が高いです。
例えば便秘に加えて、血便・下血といった症状も見られる場合は、潰瘍性大腸炎・クローン病・大腸がんなどの疾患の可能性が十分に考えられます。
これらを見逃さないようにするために、内視鏡検査をはじめとした検査が重要になってくるということになります。



